Стенозуючий атеросклероз
Стенозуючий атеросклероз є однією з ключових причин порушення кровообігу в органах і тканинах, зокрема головного мозку. Захворювання розвивається поступово, часто без виражених симптомів на ранніх етапах, але при прогресуванні може призводити до тяжких ускладнень, включаючи ішемічний інсульт, хронічну ішемію мозку або критичне порушення кровопостачання кінцівок. У клінічній практиці стенозуючий атеросклероз найчастіше вражає магістральні артерії - сонні, хребтові, підключичні, а також коронарні та периферичні судини. Саме локалізація ураження визначає симптоми та ризики для пацієнта. Особливу небезпеку становлять ураження судин, що забезпечують кровопостачання головного мозку.
За сучасними даними, атеросклеротичні ураження судин виявляються у значної частини людей старше 50 років, проте перші зміни в судинній стінці можуть формуватися значно раніше. Саме тому стенозуючий атеросклероз розглядається не як локальна проблема окремої артерії, а як системний процес, що потребує комплексної оцінки та контролю.

Стенозуючий атеросклероз- це хронічне захворювання артерій, при якому в їхній стінці формуються атеросклеротичні бляшки, що звужують просвіт судини і обмежують кровотік. Клінічне значення цього процесу полягає в тому, що він може призводити до ішемії органів, тромбоутворення та розвитку гострих судинних подій, зокрема інсульту або інфаркту.
формуються поступово і тривалий час можуть не викликати симптомів;
не лише ступенем стенозу, а й стабільністю бляшки;
процесом і часто уражає кілька судинних басейнів одночасно;
ішемічний інсульт, інфаркт міокарда та хронічна ішемія органів;
але для уточнення тактики потрібна ангіографія;
медикаментозну терапію, контроль факторів ризику та, за показаннями, хірургічне втручання.
Думка експерта
ГРИГОРУК Сергій Петрович, завідувач центру судинної нейрохірургії:
У практиці судинної нейрохірургії стенозуючий атеросклероз - це завжди питання ризику - ризику інсульту, ризику прогресування, ризику втрати функцій. Саме тому навіть при відсутності виражених симптомів ми оцінюємо не лише ступінь звуження судини, а й характер бляшки, її стабільність і клінічний контекст.
Часто пацієнти орієнтуються лише на цифру стенозу, наприклад "50%" або "70%". Але в реальній клінічній практиці ця цифра не є єдиним критерієм. Важливіше зрозуміти, чи є цей стеноз джерелом емболії, чи вже були транзиторні ішемічні атаки, чи достатній колатеральний кровообіг. Саме ці фактори визначають, чи потрібне активне втручання, чи можливе динамічне спостереження.
Окрема проблема полягає в тому, що симптоми стенозуючого атеросклерозу часто маскуються під інші стани. Пацієнти можуть роками лікувати "запаморочення", "остеохондроз" або "слабкість", не підозрюючи про судинну причину. У таких ситуаціях втрачається час, а ризик ускладнень зростає.
Механізм розвитку
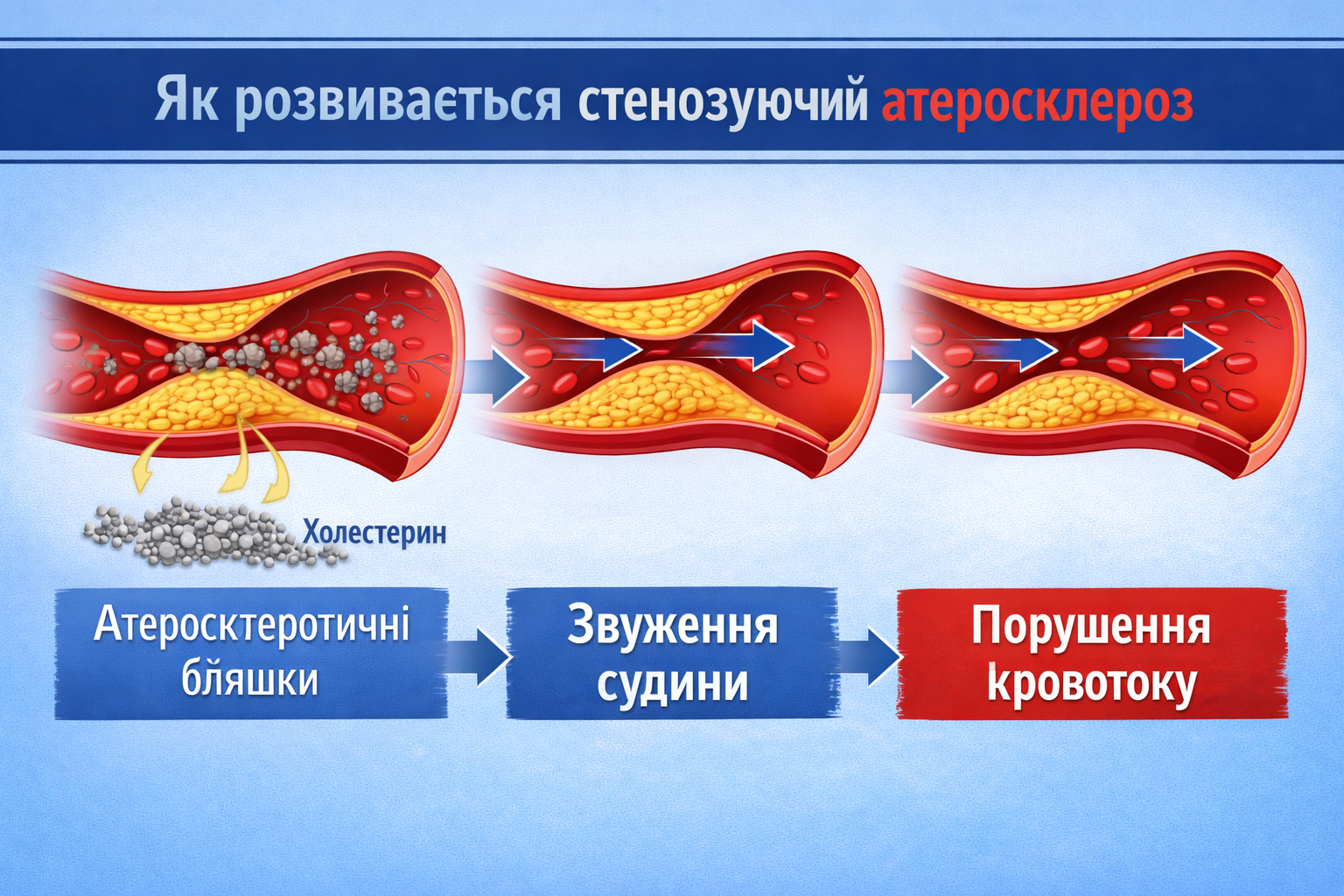
Стенозуючий атеросклероз починається з ушкодження ендотелію - внутрішнього шару артерії, який у нормі забезпечує регуляцію судинного тонусу та запобігає тромбоутворенню. Під впливом факторів ризику, таких як артеріальна гіпертензія, підвищений рівень холестерину, куріння та цукровий діабет, ендотелій втрачає свої захисні властивості.
У пошкоджену ділянку судинної стінки проникають ліпопротеїни низької щільності. Вони окиснюються та запускають запальну реакцію. У відповідь активуються макрофаги, які поглинають ліпіди і перетворюються на пінисті клітини. Саме ці клітини формують основу атеросклеротичної бляшки.
З часом відбувається проліферація гладеньком’язових клітин і утворення фіброзної капсули, яка покриває бляшку. На цьому етапі вона може залишатися стабільною або, навпаки, ставати вразливою до розриву. Якщо фіброзна покришка тонка і нестабільна, підвищується ризик її ушкодження та утворення тромбу.
Збільшення бляшки призводить до звуження просвіту артерії. Коли стеноз стає гемодинамічно значущим, порушується кровопостачання відповідного органа. При цьому важливо розуміти, що симптоми можуть виникати не лише через зниження кровотоку, а й через емболізацію - коли фрагменти бляшки або тромбу потрапляють у дрібніші судини.
Прогресування стенозуючого атеросклерозу є індивідуальним. У частини пацієнтів процес залишається стабільним протягом років, в інших - швидко прогресує з формуванням критичних стенозів або повної оклюзії судини. Саме тому ключову роль відіграє динамічний контроль та своєчасне прийняття клінічних рішень.
Причини стенозуючого атеросклерозу
Стенозуючий атеросклероз розвивається як результат поєднання системних метаболічних порушень і локальних змін судинної стінки. Це не одномоментний процес, а тривалий каскад змін, у якому кожен фактор ризику підсилює інший.
Основні причини та фактори розвитку:
- порушення ліпідного обміну - підвищений рівень ліпопротеїнів низької щільності призводить до накопичення холестерину в судинній стінці, що є основою формування атеросклеротичної бляшки;
- артеріальна гіпертензія - постійно підвищений тиск ушкоджує ендотелій, створюючи умови для проникнення ліпідів у стінку артерії;
- тютюнопаління - токсичні компоненти тютюнового диму викликають хронічне запалення судинної стінки, порушують функцію ендотелію та прискорюють розвиток атеросклерозу;
- цукровий діабет - гіперглікемія призводить до глікозилювання білків, пошкодження судин і посилення запального процесу, що значно прискорює формування бляшок;
- малорухливий спосіб життя - зниження фізичної активності сприяє порушенню ліпідного обміну та збільшенню маси тіла;
- ожиріння - надлишкова маса тіла асоціюється з дисліпідемією, інсулінорезистентністю та хронічним системним запаленням;
- вік - із віком еластичність судин зменшується, а накопичення атеросклеротичних змін стає більш вираженим;
- генетична схильність - наявність серцево-судинних захворювань у родині підвищує ризик розвитку атеросклерозу.
Клінічно важливо, що ці фактори не діють ізольовано. Найвищий ризик розвитку стенозуючого атеросклерозу спостерігається при їх поєднанні, наприклад при комбінації артеріальної гіпертензії, куріння та порушення ліпідного профілю. У таких випадках процес прогресує значно швидше і раніше призводить до гемодинамічно значущих стенозів.
Симптоми стенозуючого атеросклерозу
Симптоми стенозуючого атеросклерозу залежать від локалізації ураження, ступеня звуження судини та механізму порушення кровотоку. На ранніх етапах захворювання може не проявлятися клінічно, що створює ілюзію безпечності процесу.
При ураженні артерій, що кровопостачають головний мозок, симптоми пов’язані з ішемією нервової тканини або емболізацією дрібних судин.
Найбільш характерні прояви:
- транзиторні ішемічні атаки - короткочасні епізоди неврологічних порушень, які виникають через тимчасове зниження кровотоку або мікроемболію і повністю регресують протягом 24 годин;
- слабкість у кінцівках - виникає внаслідок ішемії моторних зон головного мозку і може бути однобічною;
- порушення мовлення - пов’язане з недостатнім кровопостачанням мовних центрів, що призводить до труднощів у вимові або розумінні мови;
- транзиторна втрата зору на одне око - розвивається при емболізації судин сітківки і є типовим проявом ураження сонних артерій;
- запаморочення та нестійкість - характерні для ураження хребтових артерій і пов’язані з порушенням кровопостачання стовбура мозку та мозочка;
- шум у вухах, потемніння в очах, порушення координації - виникають при вертебробазилярній недостатності;
- біль або втома в руці при навантаженні - може свідчити про ураження підключичної артерії та порушення кровопостачання верхньої кінцівки.
Небезпечні симптоми пов’язані з розвитком ішемічного інсульту. У таких випадках неврологічні порушення не зникають самостійно і можуть супроводжуватися стійким дефіцитом - паралічем, порушенням мовлення, зору або свідомості.
Важливо розуміти, що навіть короткочасні симптоми не є "безпечною ситуацією". Транзиторна ішемічна атака часто є попередженням про високий ризик інсульту і потребує негайного дообстеження.
Класифікація стенозуючого атеросклерозу
Стенозуючий атеросклероз класифікується за кількома клінічно важливими критеріями, які безпосередньо впливають на вибір тактики лікування та прогноз.
За ступенем звуження судини:
- помірний стеноз (до 50%) - зазвичай не викликає значного порушення кровотоку, але потребує контролю через ризик прогресування;
- значний стеноз (50-69%) - може бути клінічно значущим, особливо при наявності симптомів або нестабільної бляшки;
- критичний стеноз (70% і більше) - суттєво обмежує кровотік і асоціюється з високим ризиком ішемічних ускладнень;
- оклюзія (100%) - повне перекриття просвіту судини, що призводить до різкого порушення кровопостачання і залежить від колатерального кровообігу.
За клінічним перебігом:
- безсимптомний - відсутність клінічних проявів при наявності стенозу;
- симптомний - наявність транзиторних ішемічних атак або інсульту, пов’язаних із ураженою артерією.
За морфологією атеросклеротичної бляшки:
- стабільна бляшка - має щільну фіброзну капсулу і менший ризик розриву;
- нестабільна бляшка - характеризується тонкою капсулою, схильністю до виразкування та високим ризиком тромбоутворення і емболії.
За локалізацією ураження:
- стеноз сонних артерій - найбільш значущий з точки зору ризику ішемічного інсульту;
- стеноз хребтових артерій - асоціюється з вертебробазилярною недостатністю;
- стеноз підключичних артерій - може викликати ішемію верхньої кінцівки та синдром обкрадання;
- комбіноване ураження - одночасне залучення кількох судинних басейнів, що ускладнює клінічну картину і лікування.
За ускладненнями:
- без ускладнень - стабільний перебіг без гострих судинних подій;
- з ускладненнями - розвиток тромбозу, емболії або ішемічного інсульту.
Стеноз сонних артерій
Стеноз сонних артерій - це звуження просвіту загальної або внутрішньої сонної артерії, яке безпосередньо впливає на кровопостачання головного мозку і є однією з основних причин ішемічного інсульту.
Клінічно найбільш важливим є стеноз внутрішньої сонної артерії в ділянці біфуркації, оскільки саме тут найчастіше формуються атеросклеротичні бляшки. Навіть при помірному звуженні нестабільна бляшка може бути джерелом емболії, що призводить до транзиторних ішемічних атак або інсульту.
Найбільш характерні симптоми:
- короткочасна втрата зору на одне око (amaurosis fugax) через емболію судин сітківки;
- слабкість або оніміння в руці чи нозі з одного боку;
- порушення мовлення (утруднена мова або її нерозуміння).
Ключове для пацієнта: навіть короткочасні симптоми є сигналом високого ризику інсульту і потребують негайного обстеження.
Ключове для клінічного рішення: симптомний стеноз понад 50% або безсимптомний стеноз понад 70% є підставою для розгляду хірургічного лікування, зокрема каротидної ендартеректомії, яка виконується у Центрі судинної нейрохірургії.
Стеноз хребтових артерій
Стеноз хребтових артерій - це звуження судин, які забезпечують кровопостачання стовбура мозку, мозочка та потиличних часток, що призводить до розвитку вертебробазилярної недостатності.
Особливість цього виду стенозу полягає в тому, що симптоми часто є неспецифічними і можуть довго трактуватися як інші захворювання, зокрема "шийний остеохондроз" або "вестибулярні порушення".
Найбільш характерні прояви:
- запаморочення, яке посилюється при поворотах голови;
- нестійкість під час ходьби;
- потемніння в очах або короткочасна втрата свідомості;
- шум у вухах;
- порушення координації.
Ключове для пацієнта: повторювані епізоди запаморочення та нестійкості можуть бути проявом порушення кровопостачання мозку, а не лише проблемами шийного відділу хребта.
Ключове для клінічного рішення: оцінюється не лише ступінь стенозу, а й його вплив на кровотік у вертебробазилярному басейні, наявність симптомів і ризик ішемічних ускладнень.
Стеноз підключичних артерій
Стеноз підключичних артерій - це звуження судини, яка забезпечує кровопостачання верхньої кінцівки і частково впливає на кровотік у хребтовій артерії.
Особливістю цього виду ураження є можливість розвитку синдрому підключично-хребтового обкрадання, при якому кров із хребтової артерії перерозподіляється в напрямку руки, що призводить до зниження кровопостачання головного мозку.
Найбільш характерні прояви:
- слабкість або швидка втомлюваність руки при навантаженні;
- різниця артеріального тиску між руками;
- запаморочення або нестійкість при фізичному навантаженні на верхню кінцівку;
- епізоди потемніння в очах.
Ключове для пацієнта: поєднання симптомів з боку руки і запаморочення є важливим сигналом судинної проблеми, а не лише локального ураження кінцівки.
Ключове для клінічного рішення: значущий стеноз підключичної артерії потребує оцінки гемодинаміки та, за показаннями, реконструктивного або ендоваскулярного втручання.
Діагностика стенозуючого атеросклерозу
Діагностика стенозуючого атеросклерозу починається з консультації лікаря - найчастіше це невролог або судинний хірург. Саме на цьому етапі формується клінічне припущення: лікар оцінює скарги, характер симптомів, фактори ризику та визначає, чи можуть вони бути пов’язані з порушенням кровотоку.
Базовим методом первинного обстеження є ультразвукове дуплексне сканування судин. Це дослідження дозволяє оцінити наявність атеросклеротичних бляшок, ступінь стенозу, швидкість кровотоку та попередньо визначити гемодинамічну значущість ураження.
Для уточнення діагнозу та планування лікування застосовуються методи візуалізації:
- КТ-ангіографія - дозволяє детально оцінити анатомію судин, локалізацію та протяжність стенозу;
- МР-ангіографія - використовується для оцінки кровотоку та стану мозкових структур;
- цифрова субтракційна ангіографія - є "золотим стандартом" при плануванні хірургічного або ендоваскулярного втручання.
У Центрі судинної нейрохірургії лікарні ім. І. І. Мечникова дослідження проводяться на трьох сучасних ангіографічних комплексах, що дозволяє точно оцінити стан судин і одразу визначити оптимальну тактику лікування, включаючи можливість виконання втручання.
Ключовим моментом діагностики є не лише виявлення стенозу, а й оцінка його клінічного значення. Важливо встановити зв’язок між симптомами пацієнта та конкретною судинною патологією, а також визначити ризик ішемічних ускладнень.
Лікування стенозуючого атеросклерозу
Лікування стенозуючого атеросклерозу завжди індивідуальне і залежить від ступеня стенозу, наявності симптомів, локалізації ураження та загального стану пацієнта.
Основна стратегія включає три ключові напрямки:
- Контроль факторів ризику - нормалізація артеріального тиску, рівня холестерину, глікемії, відмова від куріння.
- Медикаментозна терапія - застосування антиагрегантів, статинів та інших препаратів для стабілізації бляшки та зниження ризику тромбоутворення.
- Хірургічне лікування - при наявності показань.
Показання до оперативного втручання визначаються клінічною ситуацією. Найбільш значущими є:
- симптомний стеноз, що супроводжується транзиторними ішемічними атаками або інсультом;
- високий ступінь звуження судини;
- нестабільна атеросклеротична бляшка з ризиком емболії;
- неефективність медикаментозного лікування.
Принцип лікування полягає не лише у відновленні просвіту судини, а й у зниженні ризику повторних ішемічних подій. Саме тому навіть після хірургічного втручання пацієнт потребує подальшого контролю та медикаментозної підтримки.
Коли зволікання є небезпечним
Стенозуючий атеросклероз може тривалий час залишатися безсимптомним, але ризик ускладнень зберігається навіть у цей період. Особливо небезпечними є ситуації, коли вже виникли транзиторні ішемічні атаки - у таких випадках ризик інсульту значно зростає протягом найближчих днів і тижнів.
Зволікання з обстеженням або лікуванням може призвести до:
- розвитку ішемічного інсульту;
- стійкого неврологічного дефіциту;
- втрати функцій кінцівок або мовлення;
- зниження якості життя.
Від чого залежить прогноз
Прогноз при стенозуючому атеросклерозі визначається кількома ключовими факторами: ступенем стенозу, наявністю симптомів, стабільністю атеросклеротичної бляшки та своєчасністю лікування.
Найбільш сприятливий прогноз спостерігається при ранньому виявленні та контролі факторів ризику. При симптомному стенозі або нестабільній бляшці прогноз значною мірою залежить від своєчасного втручання.
Коли потрібно терміново звернутися до лікаря
Негайна медична допомога потрібна при появі таких симптомів:
- раптова слабкість у руці або нозі;
- порушення мовлення;
- різке погіршення зору;
- запаморочення з втратою рівноваги;
- асиметрія обличчя.
Такі прояви можуть свідчити про гостре порушення мозкового кровообігу і потребують невідкладного лікування.
Тож, стенозуючий атеросклероз - це захворювання, де визначальним є правильний вибір тактики лікування з урахуванням індивідуальних ризиків пацієнта. Важливо розуміти, що навіть при відсутності виражених симптомів ризик ускладнень може залишатися високим.
У нашому Центрі судинної нейрохірургії ми маємо великий досвід лікування різних форм судинної патології та працюємо з пацієнтами у форматі 24/7, включаючи складні та ургентні випадки. Не відкладайте консультацію - своєчасне обстеження дозволяє виявити ризики та запобігти розвитку тяжких ускладнень!


