Ішемічний інсульт
Ішемічний інсульт є однією з провідних причин інвалідизації та смертності у світі. За сучасними даними, до 80-85% усіх інсультів мають саме ішемічну природу. Це означає, що переважна більшість випадків пов’язані не з крововиливом, а з порушенням кровопостачання мозку. У клінічній практиці ішемічний інсульт залишається станом, де вирішальне значення має фактор часу. Від швидкості встановлення діагнозу та початку лікування залежить обсяг ураження мозку та подальший прогноз для пацієнта.
У Центрі судинної нейрохірургії лікарні ім.І.І.Мечникова пацієнти з гострим ішемічним інсультом отримують лікування відповідно до сучасних клінічних підходів, включаючи інтервенційні методики. Центр функціонує у форматі 24/7 та має повну взаємодію з інсультним центром, що дозволяє приймати клінічні рішення без затримок навіть у критичних ситуаціях.
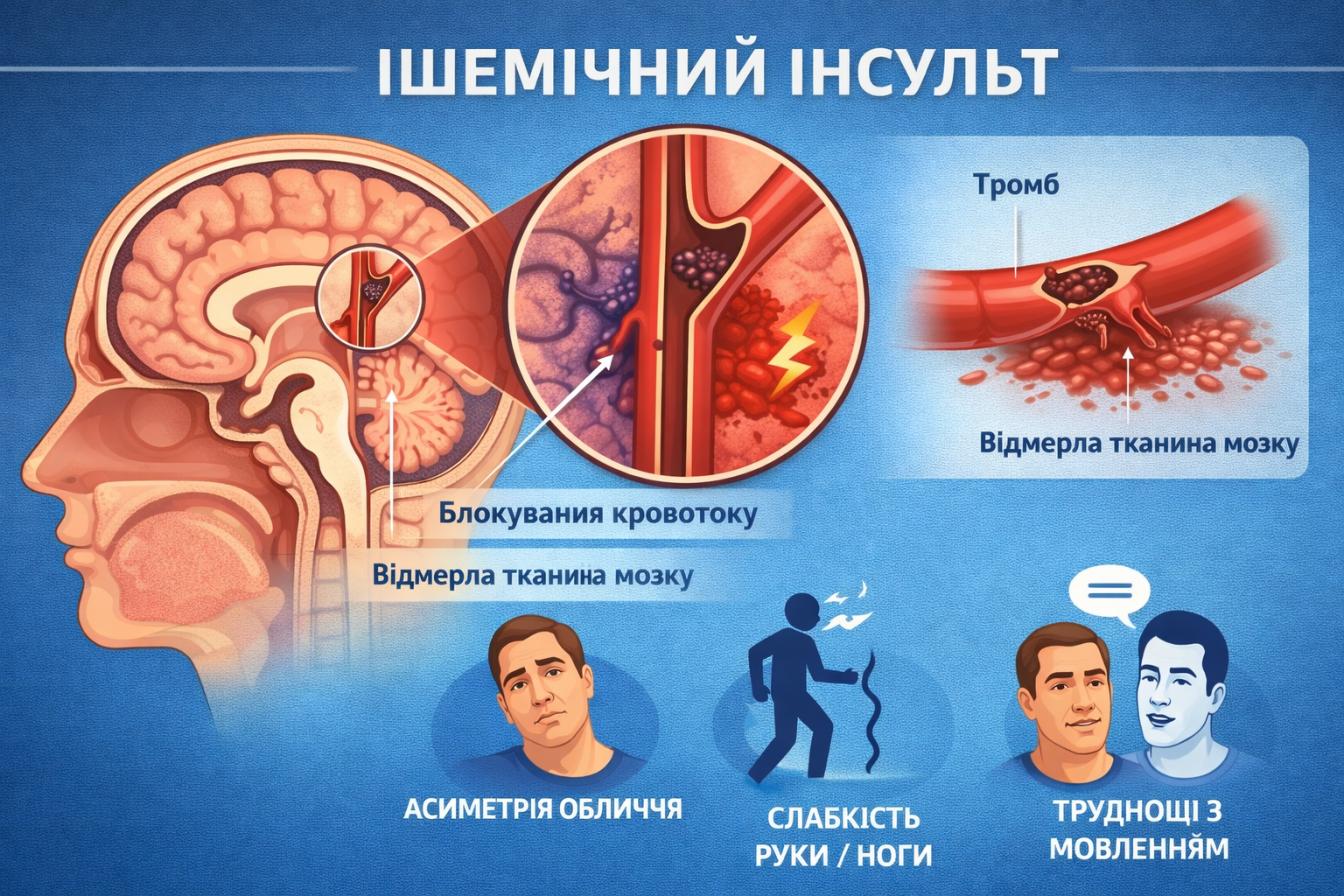
Ішемічний інсульт - це гостре порушення мозкового кровообігу, яке виникає внаслідок припинення або різкого зниження кровотоку в певній ділянці мозку, в результаті чого нервові клітини не отримують кисень і гинуть, що призводить до розвитку неврологічного дефіциту.
Навіть короткочасне порушення кровопостачання мозку при інсульті може призвести до загибелі нервових клітин, що визначає вираженість неврологічних порушень і можливості подальшого відновлення пацієнта.
закупорку або критичне звуження мозкових артерій, що призводить до припинення кровотоку;
атеросклероз судин голови та шиї або тромбоемболія;
слабкість у кінцівках, порушення мовлення або асиметрію обличчя;
можливе у перші години після початку симптомів;
тромболізис і механічну тромбектомію;
об’єму ураження мозку та швидкості медичної допомоги.
Думка експерта
Григорук С.П., завідувач Центру судинної нейрохірургії лікарні ім.І.І.Мечникова:
Ішемічний інсульт - це не лише про "закупорку судини", як часто уявляють пацієнти. Насправді це складний процес, який починається задовго до гострого стану. Найчастіше ми бачимо пацієнтів із уже сформованими судинними змінами - атеросклеротичними бляшками або хронічними порушеннями кровотоку.
У нашій практиці ключовим є не тільки лікування самого інсульту, а й правильна оцінка його причини. Якщо цього не зробити, ризик повторного інсульту залишається високим. Саме тому ми завжди дивимось ширше - оцінюємо стан судин шиї, серця, систему згортання крові.
У Центрі судинної нейрохірургії лікарні ім.І.І.Мечникова ми працюємо мультидисциплінарною командою - нейрохірурги, інтервенційні радіологи, неврологи та реаніматологи одночасно беруть участь у прийнятті рішень. Це дозволяє швидко визначити, чи потрібна тромбектомія, чи доцільна медикаментозна терапія, і головне не втрачати критичний час.
З клінічної точки зору найважливіше - це перші години. Якщо пацієнт потрапляє до нас вчасно, у багатьох випадках ми можемо не просто стабілізувати стан, а фактично відновити кровотік і мінімізувати наслідки.
Механізм розвитку ішемічного інсульту
Ішемічний інсульт розвивається внаслідок припинення кровотоку в артерії, яка постачає певну ділянку мозку. Найчастіше це відбувається через тромбоз або емболію - закупорку судини згустком крові або фрагментом атеросклеротичної бляшки.
У нормі мозкова тканина отримує кисень і глюкозу з кров’ю. При зупинці кровотоку вже через кілька хвилин виникає енергетичний дефіцит у нейронах. Порушується робота клітинних мембран, накопичується кальцій, активуються процеси, що призводять до загибелі нервових клітин.
Навколо зони повного ушкодження формується так звана "ішемічна напівтінь" - ділянка мозку, яка ще зберігає життєздатність, але перебуває у критичному стані. Саме ця зона є основною мішенню лікування, оскільки при відновленні кровотоку її можна врятувати.
При тривалому порушенні кровообігу зона ураження розширюється, і неврологічний дефіцит стає більш вираженим. Саме тому швидкість відновлення кровотоку є ключовим фактором у лікуванні ішемічного інсульту.
Причини ішемічного інсульту
Основною причиною ішемічного інсульту є порушення прохідності артерій, що постачають мозок. Це може відбуватися як безпосередньо в судинах головного мозку, так і в артеріях шиї або серці.
Найчастіші причини:
- атеросклероз судин шиї та голови - формування бляшок призводить до звуження або повного перекриття просвіту артерії;
- кардіоемболія - утворення тромбів у серці (наприклад, при фібриляції передсердь) з подальшим їх потраплянням у мозкові артерії;
- тромбоз мозкових артерій - формування тромбу безпосередньо в судині на фоні пошкодження судинної стінки;
- стенози сонних, хребтових або підключичних артерій - хронічне звуження судин з критичним зниженням кровотоку;
- порушення системи згортання крові - підвищена схильність до тромбоутворення;
- рідкісні причини - васкуліти, дисекції артерій, генетичні порушення.
Кожна з цих причин має різний механізм розвитку інсульту, тому визначення етіології є принциповим для вибору тактики лікування та профілактики повторних епізодів.
Симптоми ішемічного інсульту
Симптоми ішемічного інсульту залежать від того, яка саме ділянка мозку уражена та яка артерія залучена до процесу. Клінічні прояви виникають раптово і можуть швидко прогресувати.
Найбільш типові симптоми:
- слабкість або повна відсутність рухів у руці чи нозі з одного боку - виникає через ураження рухових центрів мозку;
- асиметрія обличчя - пов’язана з ураженням нервів, що іннервують мімічні м’язи;
- порушення мовлення - ураження мовних центрів призводить до труднощів у вимові або розумінні мови;
- порушення зору - можуть виникати випадіння полів зору або двоїння;
- запаморочення та порушення координації - характерні для ураження задніх відділів мозку;
- раптова втрата свідомості - може свідчити про масивне ураження або ускладнення.
У частини пацієнтів симптоми можуть наростати поступово, особливо при тромбозі. В інших випадках неврологічний дефіцит виникає миттєво, що характерно для емболічного механізму.
Небезпечними є ситуації, коли симптоми тимчасово зникають. Такі епізоди можуть відповідати транзиторній ішемічній атаці і свідчать про високий ризик розвитку повноцінного інсульту в найближчий час.
Класифікація ішемічного інсульту
Ішемічний інсульт має кілька клінічних класифікацій, які допомагають визначити механізм розвитку захворювання, обрати тактику лікування та оцінити прогноз.
За механізмом розвитку:
- атеротромботичний інсульт - виникає на фоні атеросклерозу великих артерій, часто має поступовий початок;
- кардіоемболічний інсульт - пов’язаний із тромбами серцевого походження, характеризується раптовим початком і тяжчим перебігом;
- лакунарний інсульт - ураження дрібних судин мозку, зазвичай із менш вираженим дефіцитом;
- інсульт іншої встановленої причини - наприклад, при васкулітах або дисекції артерій;
- інсульт невстановленої етіології - коли точну причину визначити не вдається.
За локалізацією:
- інсульт у басейні сонних артерій - найчастіше супроводжується порушенням рухів і мовлення;
- інсульт у вертебробазилярному басейні - проявляється запамороченням, порушенням рівноваги, зору;
- множинні вогнища ураження - можуть свідчити про емболічний процес.
За тяжкістю:
- легкий інсульт - мінімальний неврологічний дефіцит;
- інсульт середньої тяжкості - виражені симптоми з частковим порушенням функцій;
- тяжкий інсульт - глибокий неврологічний дефіцит, часто з порушенням свідомості.
Кожен тип інсульту має різне клінічне значення. Наприклад, кардіоемболічний інсульт потребує обов’язкового пошуку джерела тромбу в серці, а атеротромботичний - оцінки стану магістральних артерій шиї.
Діагностика ішемічного інсульту
Ішемічний інсульт потребує негайної діагностики, оскільки тактика лікування безпосередньо залежить від часу початку симптомів і типу ураження. Первинне звернення зазвичай відбувається до лікаря невролога або бригади екстреної медичної допомоги.
Першим етапом є клінічна оцінка неврологічного статусу, яка дозволяє визначити локалізацію ураження та ступінь дефіциту. Для об’єктивізації стану використовуються шкали, зокрема NIHSS, що допомагає оцінити тяжкість інсульту та динаміку змін.
Ключовим етапом є нейровізуалізація. Комп’ютерна томографія дозволяє швидко виключити крововилив, тоді як МРТ є більш чутливим методом для виявлення ранніх ішемічних змін. Додатково застосовуються ангіографічні дослідження для оцінки прохідності судин та виявлення оклюзії.
У Центрі судинної нейрохірургії лікарні ім.І.І.Мечникова діагностика виконується цілодобово з використанням КТ, МРТ та ангіографії, що дозволяє швидко визначити характер ураження та перейти до лікування без втрати часу.
Лікування ішемічного інсульту
Лікування ішемічного інсульту спрямоване на відновлення кровотоку в ураженій судині та збереження життєздатної мозкової тканини. Вибір тактики залежить від часу від початку симптомів, локалізації оклюзії та загального стану пацієнта.
Основні методи лікування:
- медикаментозна терапія - включає тромболізис, який дозволяє розчинити тромб у перші години після початку інсульту;
- механічна тромбектомія - ендоваскулярне видалення тромбу з артерії, ефективне при оклюзії великих судин;
- контроль факторів ризику - стабілізація артеріального тиску, рівня глюкози, корекція згортання крові.
Тромболізис має чіткі часові обмеження і найбільш ефективний у перші 4,5 години. При наявності оклюзії великих судин тромбектомія може виконуватися у ширшому часовому вікні за умови збереження життєздатної тканини мозку.
У Центрі судинної нейрохірургії лікарні ім.І.І.Мечникова виконуються ургентні втручання при ішемічному інсульті, включаючи тромбектомію артерій головного мозку. Наявність трьох ангіографічних комплексів дозволяє проводити ендоваскулярне лікування без затримок, що має принципове значення для результату.
У складних випадках, при масивному інсульті та розвитку набряку мозку, може розглядатися декомпресивна краніотомія. Це втручання спрямоване на зниження внутрішньочерепного тиску та попередження фатальних ускладнень.
Повторний ішемічний інсульт
Повторний ішемічний інсульт зазвичай має більш тяжкий перебіг, оскільки частина мозкової тканини вже ушкоджена.
Ризик повторного ішемічного інсульту є найвищим у перші тижні після первинного епізоду. За клінічними даними, ймовірність повторного інсульту може досягати 10-15% у перші 3 місяці, якщо не усунуто причину порушення кровотоку.
Основною причиною повторного ішемічного інсульту є збереження джерела тромбоутворення або критичного звуження артерії. Якщо етіологія першого інсульту не встановлена або не скоригована, ризик повторного ураження мозку залишається високим.
Найчастіші механізми розвитку повторного інсульту:
- прогресування атеросклерозу - збільшення бляшки призводить до повторного перекриття просвіту судини;
- кардіоемболія - формування нових тромбів у серці при відсутності адекватної антикоагуляції;
- нестабільні бляшки - фрагментація атеросклеротичних відкладень з емболізацією в мозкові артерії;
- порушення вторинної профілактики - нерегулярний прийом антиагрегантів або антикоагулянтів;
- неконтрольована артеріальна гіпертензія - сприяє пошкодженню судин і тромбоутворенню.
Повторний ішемічний інсульт часто супроводжується більш вираженим неврологічним дефіцитом і гіршим функціональним відновленням. Це пов’язано з тим, що резерви мозку вже знижені після попереднього ураження.
Профілактика повторного ішемічного інсульту базується на визначенні причини першого епізоду та її усуненні. Контроль артеріального тиску, корекція ліпідного профілю, антитромботична терапія та, за показаннями, хірургічне лікування стенозів значно знижують ризик повторного ураження мозку.
У Центрі судинної нейрохірургії лікарні ім.І.І.Мечникова ключовим є не лише лікування гострого інсульту, а й пошук його причини. Такий підхід дозволяє сформувати індивідуальну стратегію профілактики та знизити ризик повторного ішемічного інсульту.
Наслідки ішемічного інсульту
Найчастіші наслідки:
- рухові порушення - слабкість або параліч кінцівок через ураження моторних зон мозку;
- порушення мовлення - труднощі у вимові або розумінні мови при ураженні домінантної півкулі;
- когнітивні порушення - зниження пам’яті, уваги та здатності до обробки інформації;
- порушення координації - нестійкість і запаморочення при ураженні мозочка або стовбурових структур;
- порушення ковтання - дисфагія з ризиком аспірації;
- емоційні зміни - депресія, тривожність або емоційна нестабільність.
Тяжкість наслідків безпосередньо залежить від об’єму ураження мозку та часу до початку лікування. При своєчасному відновленні кровотоку частина мозкової тканини може зберігатися, що суттєво покращує функціональне відновлення.
Наслідки можуть змінюватися з часом завдяки нейропластичності - здатності мозку частково відновлювати втрачені функції. Саме тому рання реабілітація є ключовим етапом лікування після інсульту.
Від чого залежить прогноз
Прогноз при ішемічному інсульті залежить від об’єму ураження мозку, локалізації інсульту та швидкості відновлення кровотоку. Чим раніше розпочато лікування, тим більше шансів зберегти життєздатну тканину мозку.
Важливим фактором є також початковий неврологічний статус. Виражений дефіцит і порушення свідомості асоціюються з більш тяжким перебігом і вищим ризиком ускладнень.
Наявність супутніх захворювань, таких як цукровий діабет або серцево-судинна патологія, також впливає на результати лікування та швидкість відновлення.
Коли потрібно терміново звернутися до лікаря
Негайне звернення до лікаря необхідне при появі раптових неврологічних симптомів. Зволікання навіть на короткий час може призвести до збільшення зони ураження мозку.
Ознаки, які потребують негайної допомоги:
- раптова слабкість або оніміння в обличчі, руці або нозі;
- порушення мовлення або нерозуміння зверненої мови;
- раптове погіршення зору;
- порушення координації або різке запаморочення;
- раптова втрата свідомості.
При появі цих симптомів необхідно негайно викликати екстрену медичну допомогу.
Тож, ішемічний інсульт є станом, при якому вирішальне значення має швидкість прийняття клінічних рішень. Своєчасна діагностика та правильно обрана тактика лікування дозволяють не лише врятувати життя, а й суттєво зменшити наслідки захворювання.
У Центрі судинної нейрохірургії лікарні ім.І.І.Мечникова поєднуються досвід, мультидисциплінарний підхід та сучасні технології, що дозволяє ефективно лікувати навіть складні випадки судинної патології мозку.
Не відкладайте звернення до лікаря - при появі перших симптомів інсульту час має вирішальне значення!


